Juristische Fallstricke in der Urologie
Horizontale Arbeitsteilung: Vertrauen Sie immer den übermittelten radiologischen Befunden?
Horizontale Arbeitsteilung: Vertrauen Sie immer den übermittelten radiologischen Befunden?
Rechtliches
Gegenstand des Falls ist eine fehlerhafte Befunderhebung durch den Radiologen und die damit verbundene Frage, ob der behandelnde Urologe hier hätte "nachbefunden" müssen. Er bestätigt einmal mehr die Notwendigkeit einer gründlichen Kommunikation zwischen Patient - Arzt / Arzt - Patient, aber auch zwischen hier Urologe und Radiologe. Ich zitiere aus der gutachterlichen Einschätzung.
Die linke Niere wurde aufgrund eines in der Bildgebung gemutmaßten malignen Nierentumors über einen „supracostalen Schnitt oberhalb der 11. Rippe“ entfernt – pathohistologisch war es ein Onkozytom.
In Folge bildete sich eine Narbenhernie aus. Gutachterlich wurde die Ausbildung der Narbenhernie mit der postoperativ entwickelten Wundheilungsstörung in Zusammenhang gebracht, eine seltene Komplikation, über die der Patient hier im konkreten Fall aufgeklärt war.
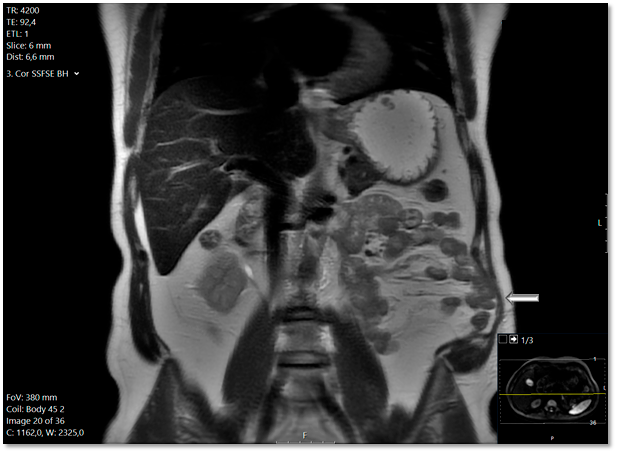
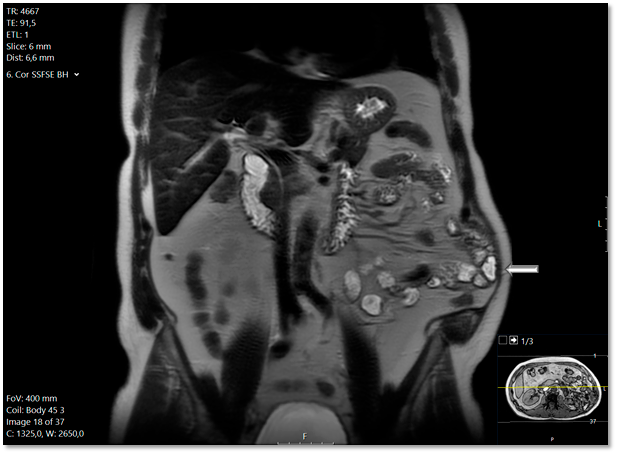
Die Narbenhernie wurde von dem Radiologen erst elf Monate nach der Nephrektomie diagnostiziert. Der Radiologe räumte nunmehr in seinem Befundbericht ein, dass diese sich auch schon in der Voruntersuchung andeutete – siehe Abbildung 1. Sie wurde einen Monat später laparoskopisch mit Einbringung eines Netzes versorgt. Postoperativ gab der Patient weiter erhebliche Beschwerden an: „im Stehen deutliche Vorwölbung linke Flanke/laterale Bauchwand, im Stehen und Liegen keine Bruchpforte tastbar. Befund auch wie bei Relaxatio der Bauchwand.“ Es folgten zahlreiche Konsultationen bei verschiedensten Chirurgen und Neurologen – allesamt nicht mit dem gewünschten Erfolg aus Sicht des Patienten.
Der „fehlende Befund“ ist in der Bildgebung 1 vorhanden, wird jedoch eben nicht kommuniziert und damit übersehen. Dies stellt mit 42 % die höchste Fehlerklassifikation in der diagnostischen Radiologie dar.1
RA Dr. Oliver Pramann kommentiert
In diesem Fall stellt sich die Frage nach der Verantwortung der beteiligten Behandelnden im Rahmen der horizontalen Arbeitsteilung. Ohne diese ist die fachübergreifende Behandlung des Patienten in der Praxis nicht möglich. Verschiedene Fachgruppen arbeiten mit ihrer jeweiligen Expertise zur Erreichung des Behandlungserfolges zusammen.
Müssen sich die behandelnden Fachärzte dabei überwachen, um Fehler zu vermeiden? Nein, Überwachung ist nicht erforderlich, aber Aufmerksamkeit – und ggf. entsprechende Klärung - ist dennoch angezeigt.
Bei Überweisungen kommt zwischen dem Patienten und dem Arzt, an den er überwiesen wird, ein neuer Behandlungsvertrag zustande. Mit der Annahme der Überweisung beginnt die eigene Verantwortung. Der Arzt ist hier nicht nur ein Werkzeug des überweisenden Arztes. Er erbringt seine Leistung nach entsprechendem fachärztlichem Standard, prüft die Indikation und den Auftrag aus seiner Perspektive. Wobei sich der die Überweisung annehmende Arzt auf den überweisenden Arzt verlassen darf. Beide Richtungen der Verantwortungsabgrenzung finden ihre Grenzen dort, wo Anhaltspunkte an der Richtigkeit der Maßnahme bestehen. Falls diese auffallen, sind beide Seiten gehalten, diesen Fragen nachzugehen, vor allem, wenn sich Zweifel aufdrängen.2
Eine zusätzliche Stellungnahme zum Gutachten, die das Gericht einforderte, befasste sich im streitigen Fall mit der Frage, ob der Urologe die MRT-Bilder hätte nachbefunden müssen. Entsprechend den Grundsätzen der horizontalen Arbeitsteilung ist dies, hinweisend auf das Vertrauen der horizontalen Arbeitsteilung, zu verneinen. Im Rahmen horizontaler Arbeitsteilung, also soweit eine gleichberechtigte Behandlung durch vorwiegend anderen Fachgebieten zugehörige Ärzte erfolgt, beschränkt sich deren Verantwortlichkeit auf den eigenen Fachbereich. Ein Urologe hat im Ansatz grundsätzlich nicht für Fehler des Radiologen einzustehen. Der Urologe darf hierbei vielmehr auf die gewissenhafte und ordnungsgemäße Arbeit des Radiologen in seinem Fachgebiet vertrauen. Somit darf sich der Urologe, solange keine offensichtlichen Qualifikationsmängel oder Fehlleistungen erkennbar werden, darauf verlassen, dass der Arzt des anderen Fachgebietes seine Aufgaben mit der gebotenen Sorgfalt erfüllt. Insoweit besteht folglich keine gegenseitige Überwachungspflicht3.
War aber der Radiologe informiert, dass der Patient dem Urologen Beschwerden in der operierten Flanke vorgetragen hat?
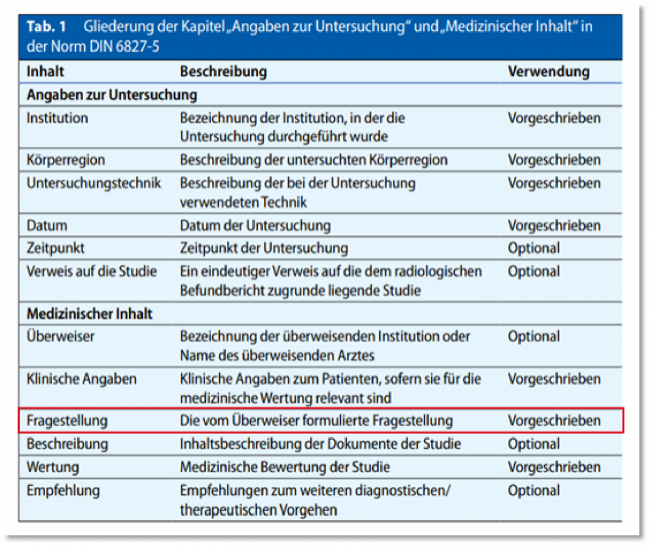
Die Tabelle4 lehrt5 , dass die Fragestellung (roter Kasten) bei einer bildgebenden Untersuchung zur Dokumentation dazugehört – die war vom Radiologen jedoch nicht dokumentiert.
In der urologischen Praxis waren keine Symptome des Patienten auch acht Monate nach Nephrektomie dokumentiert, die auf eine Hernie hinweisen würden – im Gegenteil: „kein Flankenschmerz“. Dem wurde vom Patienten in der gerichtlichen Auseinandersetzung aufs Heftigste widersprochen: „ich habe, wie ich Ihnen deutlich zu verstehen gab, sehr wohl Flankenschmerz durch die Narbe und die sich daraus bildende Beule, die mich in meiner Bewegung und Leistungsfähigkeit deutlich einschränken“. Das weist auf die Notwendigkeit einer gründlichen Kommunikation zwischen Patient - Arzt / Arzt - Patient aber auch hier Urologe - Radiologe hin.
Fazit
Die Diagnose einer Narbenhernie wurde bildgebend damit erst elf Monate nach der Nephrektomie gestellt. Grund hierfür war eine fehlerhafte Befunderhebung des Radiologen, für die der Urologe nach Einschätzung des Gutachters nicht zur Verantwortung zu ziehen ist.
Viele Krankheiten demaskieren sich erst im zeitlichen Verlauf nach und nach und es fehlen oftmals wichtige Befunde. Damit ist eine Diagnosestellung nicht immer sofort möglich6. Im niedergelassenen Bereich erfolgt nach der initialen Konsultation bei unklaren oder kritischen Befunden entweder eine Wiederbestellung nach einer bestimmten Zeit oder Patienten, die aufgrund ihrer klinischen Symptomatik schwer krank oder bedroht wirken, werden im Normalfall sofort zu einem Spezialisten oder ins Krankenhaus transferiert.
Eine gründliche Kommunikation zwischen Patient - Arzt / Arzt - Patient aber auch wie hier Urologe - Radiologe sowie eine sorgfältige Dokumentation sind geboten. Im Zweifelsfall kommt nämlich der Dokumentation eine entsprechende Beweiskraft bei Gericht zu.
Auf die Sicherstellung der Kommunikation ist auch wegen haftungspräventiver Gründe zu achten. Diese muss von den Ärzten so organisiert werden, dass sichergestellt wird, dass die maßgeblichen Informationen dem Stand der Erkenntnis entsprechen und unter Beachtung der gebotenen Sorgfalt ohne Fehler ausgetauscht werden können.
Beide Ärzte sind für die Organisation ihrer Kooperation verantwortlich, also auch für die Kommunikation untereinander. Ist diese fehlerhaft und findet deswegen eine Über- oder Unterbehandlung statt, könnten die Behandelnden für dieses Versäumnis haften und ein Streit unter den Behandelnden, wer nun letztlich das Versäumnis zu vertreten hat, wäre die Folge.
Quellen
- 1 Kim YW, Mansfield LT (2014) Fool me twice: delayed diagnoses in radiology with emphasis on perpetuated errors. Am J Roentgenol 202(3):465–4702
- 2 Terbille/Feifel Münchener Anwaltshandbuch Medizinrecht, Clausen/Schroeder-Printzen 3. Auflage 2020, § 1, Rn. 580 ff.
- 3 Heberer J (2015) Haftet der Chirurg für einen fehlerhaften Befund des Raqdiologen? Passion Chirurgie 5:Artikel 08_01 (vgl. OLG Köln, Urteil vom 08.03.2010 – 5 U 116/09; OLG Hamm, Urteil vom 26.05.2005 – 3 U 127/02)
- 4 Hackländer T (2004) Standardisierung des radiologischen Befundberichtes – Norm DIN 6827-5. Röfo 176(10):1481–1484
- 5 In: Hackländer T (2013) Strukturierte Befundung in der Radiologie. Radiologe 53:613-617 Kim YW, Mansfield LT (2014) Fool me twice: delayed diagnoses in radiology with emphasis on perpetuated errors. Am Roentgenol 202(3):465–470
- 6 Zwaan L, Singh H (2015) Thehallenges indefining and measuring
diagnostic error. Diagnosis. http://www.degruyter. com/view/j/dx.2015.2.issue-2/dx-2014-0069/dx-2014-0069.xml.